TRAITEMENT DU DIABETE
I – LES DIABETES SECONDAIRES.
Ä Dus à une maladie de Cushing.
F Traitement du symptôme (déficit en insuline).
F Traitement de la cause (si possible).
II – LES DIABETES INSULINO-DEPENDANTS.
Ä Insulinothérapie.
F Indication urgente car déficit important de sécrétion d'insuline.
F Insuline humaine dépourvue d'anticorps.
F Durée d'action de 4 à 6 heures. Elle est efficace au bout d'une heure.
F 4 types d'insuline.
© Insuline rapide ou ordinaire (4 à 6 heures).
© Insuline intermédiaire ou semi-lente (12 à 16 heures).
© Insuline lente (18 à 24 heures seulement en sous cutanée).
© Insuline très retardée (24 à 30 heures seulement en sous cutanée).
F Voies d'administration.
© Intraveineuse.
© Sous cutanée.
© Intramusculaire.
F Schéma thérapeutique.
© Soit :
ü 1 lente avec de la rapide (insuline mélangée).
ü 2 intermédiaires avec de la rapide (insuline mélangée Mixtard, Profile).
© Utilisées par :
ü Seringues (flacon de 40 U / ml – insuline lente, intermédiaire, rapide).
ü Stylo avec une cartouche d'insuline (100 U / ml – insuline rapide, intermédiaire et mélangée).
ü La pompe.
w En sous cutanée (insuline ordinaire).
w Implantable au niveau de l'abdomen.
Ä Le sujet diabétique doit avoir une hygiène et une répartition alimentaire stricte. Il ne peut pas sauter de repas pour éviter les malaises hypoglycémiques voire les comas.
Ä Auto-surveillance.
F Glycémie capillaire pour adapter ses doses plusieurs fois par jour.
F Une alimentation régulière.
F Adaptation des doses en fonction des repas.
F Adaptation des doses en fonction des exercices physiques (métabolisme du sucre sans insuline chez un sujet normal).
F Un sujet ne doit jamais arrêter son insuline.
F Augmentation des doses devant tout état pathologique.
Ä Etat de grossesse.
F Programmer la conception en période d'équilibre parfait pour éviter les complications, les malformations.
F L'équilibre doit être maintenu pendant la grossesse.
F Eviter les hypoglycémies en recherchant l'acétone et la glycémie capillaire.
F Régime alimentaire large.
F Insulinothérapie dans tous les cas (DID et DNID).
III – LE DIABETES NON-INSULINO-DEPENDANT.
Ä Il y a souvent un hyper-insulinisme avec la prise de poids.
Ä Faire maigrir le malade.
F Régime alimentaire hypocalorique adapté (après enquête diététique).
F L'activité professionnelle est importante.
F L'activité physique est importante.
© Elle permet le passage du sucre dans les cellules sans l'insuline, c'est pour cela que ça fait maigrir.
F Les médicaments.
© Les biguanides (stagid).
ü Ils agissent à la périphérie en diminuant la glycémie. Ils diminuent l'apport alimentaire. Ils sont contre-indiqués dans les insuffisances tissulaires, respiratoires, cardiaques, rénales et hépatiques.
© Les sulfamides hypoglycémiants (Daonil, Diamicron).
ü Ils agissent sur le pancréas pour le faire sécréter de l'insuline.
ü Effet secondaire : hypoglycémie.
ü A prendre au moment d'un repas et surtout ne pas sauter de repas.
© Glucor.
ü Ils agissent au niveau de l'intestin avec stagnation et fermentation des sucres. Ils diminuent l'absorption du sucre.
© Traitement parallèle : les facteurs de risque.
ü Hypertension artérielle.
ü Hyperlipémie.
ü Tabac.
IV – CRITERES D'EQUILIBRE DU DIABETE.
Ä Un poids physiologique.
Ä Une glycémie la plus proche de la normale (1 g à jeun, 1,40 g postprandial).
Ä Absence d'hypoglycémie.
Ä Hémoglobine glycosulée : taux d'hémoglobine des deux mois précédents (mémoire du taux de sucre circulant).
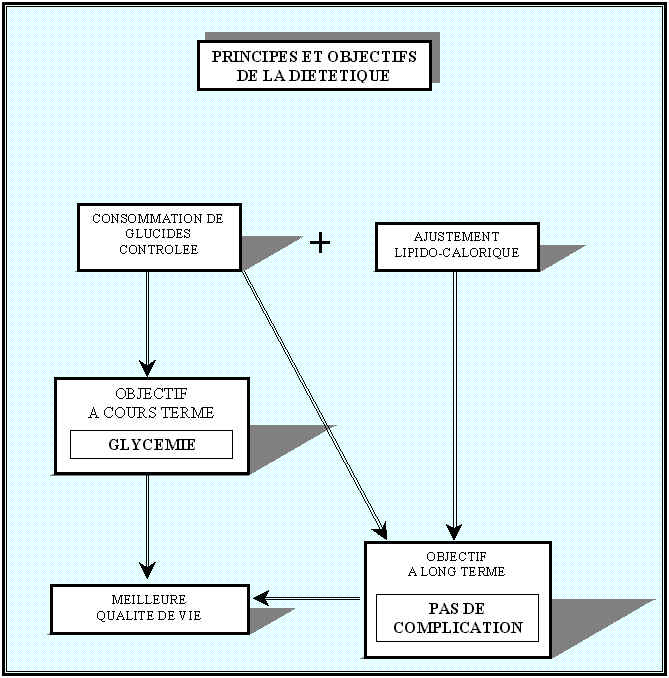
V - PRINCIPES ET OBJECTIFS DE LA DIETETIQUE.
